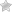Опасные осложнения сахарного диабета — как диагностировать и лечить
Содержание
- Осложнения сахарного диабета – клиника, диагностика, лечение, профилактика
- Диабетическая нефропатия
- Диабетическая ретинопатия
- Синдром диабетической стопы
- Диабетическая остеоартропатия (сустав Шарко)
- Нейропатические отеки
- Ишемическая форма синдрома диабетической стопы
- Диабетическая гангрена
- Диагностика поражений нижних конечностей при сахарном диабете
- Профилактика поражений нижних конечностей при сахарном диабете
- Диабетическая микроангиопатия
- Ишемическая болезнь сердца (ИБС)
- Осложнения сахарного диабета: какие основные проблемы
- Поздние осложнения сахарного диабета
- Осложнения СД – как лечить их?
- Осложнения сахарного диабета – опасные проблемы

Сахарный диабет это метаболическое заболевание – вызывает нарушения обмена веществ, касающиеся в основном углеводного обмена. В результате неправильного выделения или действия инсулина (гормон поджелудочной железы, снижающий уровень сахара в крови) наступает хроническая гипергликемия (слишком высокий уровень сахара).
Болезнь необходимо диагностировать как можно быстрее. Только тогда будет возможным начать соответствующее лечение. Заброшенный сахарный диабет приводит к множеству тяжелых осложнений.
Глюкоза является базовым энергетическим компонентом для организма, поступает во все его части. Поэтому ее неправильное количество влияет на функционирование каждой клетки нашего тела.
Сильные колебания гликемии приводят к угрожающей жизни коме. В свою очередь, длительная гипергликемия связана с нарушением функционирования и недостаточностью многих органов. Чем лучше контролируется сахарный диабет, тем позже будут развиваться те или иные осложнения.
Важно!Диабетическая кома это острое осложнение сахарного диабета, которое может наступить на любом этапе протекания заболевания. Причиной является очень высокая концентрация глюкозы в крови, наступающая из-за нехватки инсулина.
Симптомы могут появиться постепенно или очень резко (в зависимости от темпа нарастания уровня сахара). Сначала чувствуется повышенная жажда и происходит частое мочеиспускание. Несмотря на то, что пьется значительное количество жидкости, обезвоживание организма повышается. Это вызывает усталость, сонливость и головные боли. Кожа становится сухой и жесткой.
Осложнения сахарного диабета – клиника, диагностика, лечение, профилактика
Поздние осложнения диабета (ретинопатия, нефропатия, синдром диабетической стопы, полинейропатия) являются главной причиной инвалидизации и смертности больных диабетом.
Диабетическая нефропатия
Диабетическая нефропатия в настоящее время является ведущей причиной высокой инвалидизации и смертности больных сахарным диабетом. Частота развития диабетической нефропатии колеблется от 40 до 50% у больных инсулинзависимым диабетом (ИЗСД) и от 15 до 30% у больных инсулиннезависимым диабетом (ИНСД).
Опасность этого осложнения состоит в том, что развиваясь достаточно медленно и постепенно, диабетическое поражение почек долгое время остается незамеченным, поскольку не вызывает у больного ощущения дискомфорта. И только уже при сильном поражении почек у больного появляются жалобы, связанные с интоксикацией организма азотистыми шлаками, однако на этой стадии помочь больному не всегда представляется возможным. Поэтому очень важно своевременно диагностировать это осложнение.
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение
Стадии развития
- Гиперфункция почек (увеличивается скорость клубочковой фильтрации и почечный кровоток; почки увеличиваются в объеме; белок в моче < 30 мг/сут.). Развивается в дебюте сахарного диабета.
- Стадия начальных структурных изменений ткани почек (утолщается базальная мембрана капилляров почечных клубочков; расширяется мезангиум; сохраняется высокая скорость клубочковой фильтрации; нормоальбуминурия). Развивается через 2-5 лет от начала диабета
- Начинающаяся нефропатия (белок в моче от 30 до 300 мг/сут.; скорость клубочковой фильтрации высокая или нормальная; нестойкое повышение АД). Развивается через 5-15 лет от начала диабета
- Выраженная нефропатия (белок в моче более 500 мг/сут.; скорость клубочковой фильтрации нормальная или умеренно сниженная; артериальная гипертензия). Развивается через 10-25 лет от начала диабета.
- Уремия (скорость клубочковой фильтрации снижена; артериальная гипертензия; симптомы интоксикации). Развивается через 20 и более лет от начала диабета или 5-7 лет от появления протеинурии.
Первые три стадии диабетической нефропатии не диагностируются при стандартном обследовании больного, однако только эти стадии являются обратимыми при своевременно начатом лечении. Появление белка в моче свидетельствует уже о глубоком и необратимом поражении почек. Поэтому для предупреждения развития и быстрого прогрессирования диабетического поражения почек необходимо выявлять ранние стадии диабетической нефропатии.
«12817»]
Самым ранним критерием развития диабетической нефропатии (до появления протеинурии) является микроальбуминурия. Под этим термином подразумевают выведение альбумина с мочой, превышающее допустимые нормальные значения, но не достигающее степени протеинурии. В норме выделяется не более 30 мг альбумина в сутки, что соответствует концентрации альбумина менее 20 мг/л в разовом анализе мочи.
При появлении протеинурии выделение альбумина с мочой превышает 300 мг/сутки. Поэтому диапазон микроальбуминурии составляет от 30 до 300 мг/сутки или от 20 до 200 мкг/мин. Появление у больного сахарным диабетом постоянной микроальбуминурии свидетельствует о скором развитии (в течение ближайших 5-7 лет) выраженной стадии диабетической нефропатии.
Существуют различные методы экспресс-диагностики микроальбуминурии: тест-полоски для мочи, абсорбирующие таблетки и другие. Используя эти методы, можно быстро в течение 5 мин. с достаточной степенью точности определить наличие в моче микроконцентраций альбумина.
Другим ранним маркером является нарушенная внутрипочечная гемодинамика. Гиперфильтрация характеризуется повышением скорости клубочковой фильтрации более 140 мл/мин. Гиперперфузия почек характеризуется повышением почечного кровотока.
Внимание!Лабораторными критериями, характеризующими развитие выраженной стадии ДН, являются ПРОТЕИНУРИЯ, (как правило, при неизмененном осадке мочи), СНИЖЕНИЕ СКОРОСТИ КЛУБОЧКОВОИ ФИЛЬТРАЦИИ (СКФ), нарастание АЗОТЕМИИ (мочевины и креатинина сыворотки крови), нарастание АРТЕРИАЛЬНОЙ ГИПЕРТЕНЗИИ.
У 30% больных развивается НЕФРОТИЧЕСКИИ СИНДРОМ, признаками которого являются массивная протеинурия (более 3,5 г/сутки), гипоальбуминемия, гиперхолестеринемия, отечность вплоть до анасарки. С момента появления постоянной протеинурии темп снижения СКФ составляет в среднем 2 мл/мин/мес, что приводит к развитию терминальной почечной недостаточности уже через 5-7 лет после выявления протеинурии.
— Разгрузит мастера, специалиста или компанию;
— Позволит гибко управлять расписанием и загрузкой;
— Разошлет оповещения о новых услугах или акциях;
— Позволит принять оплату на карту/кошелек/счет;
— Позволит записываться на групповые и персональные посещения;
— Поможет получить от клиента отзывы о визите к вам;
— Включает в себя сервис чаевых.
Для новых пользователей первый месяц бесплатно. Зарегистрироваться в сервисе
Скрининг диабетической нефропатии на различных стадиях ее развития
При отсутствии протеинурии необходимо исследовать наличие МИКРОАЛЬБУМИНУРИИ:
- У больных ИЗСД не реже 1 раза в год спустя 5 лет от начала заболевания (при дебюте диабета после пубертата);
- не реже 1 раза в год с момента установления диагноза диабета в возрасте до 12 лет;
- у больных ИНСД не реже 1 раза в год с момента установления диагноза диабета.
При наличии протеинурии необходимо исследовать:
- Скорость нарастания протеинурии (в суточной моче).
- Скорость снижения СКФ (по клиренсу креатинина)
- Скорость нарастания артериальной гипертензии
Все перечисленные исследования проводить не реже 1 раза в 4 – 6 месяцев.
Профилактика и лечение диабетической нефропатии в зависимости от ее стадии
При нормальной экскреции альбумина с мочой: тщательная коррекция углеводного обмена: стремиться к поддержанию уровня гликозилированного гемоглобина (НВА1) не более 8,7% (при норме до 8% методом хроматографии на микроколонках, “Boehringer Mannheim”, Германия).
При наличии микроальбуминурии:
- Тщательная коррекция углеводного обмена: режим интенсифицированной инсулинотерапии при ИЗСД и перевод на инсулинотерапию больных ИНСД в случае плохой компенсации при приеме пероральных сахароснижающих средств;
- Коррекция артериального давления: у больных в возрасте до 60 лет начинать гипотензивную терапию при повышении АД более 140/90 мм рт.ст., а у больных в возрасте после 60 лет – при повышении АД более 160/90 мм рт.ст. среди антигипертензивных средств предпочтительнее назначать терапию ингибиторами ангиотензин- превращающего фермента – капотен (каптоприл), ренитек (эналаприл), тритаце (рамиприл), поскольку эти препараты обладают не только высокой гипотензивной активностью, но и специфическим нефропротективным эффектом; избегать назначения неселективных бета-блокаторов (типа обзидана, анаприлина) и тиазидовых диуретиков (типа гипотиазида) особенно у больных ИНСД, получающих таблетированные сахароснижающие средства, поскольку эти препараты ухудшают углеводный и липидныи обмен.
- Коррекция внутрипочечной гемодинамики: ингибиторы ангиотензин-превращающего фермента (даже при нормальном уровне АД).
При наличии протеинурии:
- Коррекция углеводного обмена.
- Коррекция артериального давления с предпочтительным назначением ингибиторов ангиотензин-превращающего фермента (см.выше)
- Малобелковая диета: рекомендуется ограничивать потребление животного белка в диете до 0,6-0,7 г/кг массы тела (в среднем до 40 г белка/сутки), желательно замещение животного белка растительным. Допустимо расширение углеводного рациона для покрытия энергозатрат. Диета больного должна составляться при участии диетолога.
- Коррекция липидного обмена:нарастание протеинурии, как правило, сопровождается развитием гиперлипидемии с преобладанием атерогенных фракций липидов, в связи с чем рекомендуется соблюдать гиполипидемическую диету. При повышении общего холестерина более 6,5 ммоль/л (норма до 5,2) и триглицеридов сыворотки более 2,2 ммоль/л (норма до 1,7) рекомендуется присоединение лекарственных средств, нормализующих липидный спектр крови (никотиновая кислота, фибраты, ингибиторы гидроксиметилглютарил коэнзим А-редуктазы – мевакор, правахол и др.).
На стадии хронической почечной недостаточности (ХПН): у больных ИЗСД при прогрессировании ХПН суточная потребность в инсулине резко снижается (вследствие угнетения активности почечной инсулиназы, метаболизирующей инсулин). В связи с этим возрастает частота гипогликемических состояний, что требует снижения дозы инсулина; у больных ИНСД, получающих терапию пероральными сахароснижающими средствами, при развитии ХПН рекомендуется перевод на инсулинотерапию, поскольку большинство этих препаратов метаболизируется и выводится почками.
Исключение составляет препарат ГЛЮРЕНОРМ (гликвидон, “Boehringer Ingelheim”, Австрия), экскретируемыи через билиарный тракт, что позволяет его использовать у больных с начальной стадией ХПН (креатинин сыворотки крови не более 200 мкмоль/л); при повышении креатинина сыворотки крови более 200 мкмоль/л (или 2,2 мг%) возникает необходимость в курации больных совместно с нефрологом для решения вопроса о тактике консервативного лечения таких больных; при повышении креатинина сыворотки крови более 500 мкмоль/л (или 5,5 мг%) решается вопрос о подготовке пациентов к экстракорпоральным (ГЕМОДИАЛИЗ, ПЕРИТОНЕАЛЬНЫИ ДИАЛИЗ) или хирургическим (ТРАНСПЛАНТАЦИЯ ПОЧКИ) методам лечения.
Показания к экстракорпоральным и хирургическим методам лечения диабетической нефропатии
- Трансплантация почки при повышении креатинина сыворотки крови до 8-9 мг% (600-700 мкмоль/л) и снижении скорости клубочковои фильтрации < 25 мл/мин
- Гемодиализ или перитонеальный диализ при повышении креатинина сыворотки крови до 12- 16 мг% (1000-1200 мкмоль/л) и снижении скорости фильтрации < 10 мл/мин.
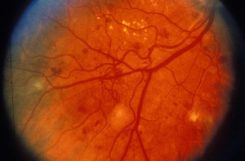
Диабетическая ретинопатия
Диабетическая ретинопатия является одной из основных причин слепоты среди населения развитых стран мира. Слепота у больных сахарным диабетом наступает в 25 раз чаще, чем в общей популяции (ВОЗ, 1987 г.). Инвалидность по зрению отмечается более чем у 10% больных сахарным диабетом. Патологические изменения на глазном дне в большинстве случаев возникают через 5-10 лет от начала заболевания.
Наиболее тяжелой формой поражения является пролиферативная диабетическая ретинопатия, приводящая, как правило, к инвалидизации. По данным ряда авторов пролиферативная ретинопатия развивается более чем у 40% больных. Ретинальные сосудистые осложнения проявляются как у больных с инсулинзависимым, так и инсулиннезависимым сахарным диабетом.
Методы исследования органа зрения:
- наружный осмотр глазного яблока;
- определение остроты зрения;
- исследование полей зрения (на периметре Гольдмана);
- исследование роговицы, радужной оболочки, угла перед ней камеры глаза (с помощью щелевой лампы);
- тонометрия (тонометром Маклакова).
Если позволяет уровень внутриглазного давления, то дальнейшее исследование проводится при расширенном зрачке:
- биомикроскопия хрусталика и стекловидного тела с помощью щелевой лампы;
- ультразвуковое исследование при наличии значительных помутнении в стекловидном теле и хрусталике, затрудняющих офтальмоскопию;
- электрофизиологические методы исследования для определения функционального состояния зрительного нерва и сетчатки;
- исследование глазного дна.
К методам исследования глазного дна относятся:
- метод офтальмоскопии при расширенных зрачках. С помощью офтальмоскопа исследуется состояние сетчатки последовательно от центра до периферии по всем меридианам, тщательно осматривается диск зрительного нерва, макулярная область, разветвления крупных сосудов. Обязательным условием является проведение офтальмоскопии квалифицированным специалистом, которым может быть не только офтальмолог, но и специально подготовленный эндокринолог;
- фотографирование глазного дна с помощью стандартной или немидриатической камеры (Canon, Япония). Этот метод дает возможность получить документальную информацию о состоянии глазного дна. Данный вид обследования может проводиться не только офтальмологами, но и другим медицинским персоналом с последующей расшифровкой снимков специалистом;
- флюоресцентная ангиография (ФАГ) позволяет объективно регистрировать циркуляцию флюоресцина в ретинальных и хореоретинальных сосудистых системах, что важно для диагностики функциональных и органических изменений в структурах глазного дна. ФАГ помогает выявить “протекающие” капилляры.
В процессе исследования необходимо выявить изменения сетчатки, указывающие наличие ретинопатии с риском прогрессирующего поражения и слепоты, свидетельствующие о вероятности неблагоприятного исхода на протяжении следующего года. Основной задачей является выявление больных, которым лечение показано для предупреждения потери зрения.
Классификация
В настоящее время в большинстве стран используется классификация диабетической ретинопатии, предложенная E. Kohner и M. Porta. Согласно данной классификации выделяют следующие основные формы (стадии) диабетической ретинопатии:
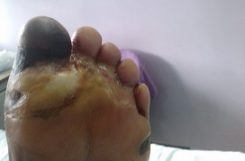
- Непролиферативная ретинопатия (ДР 1) характеризуется наличием в сетчатке патологических изменении в виде микроаневризм, кровоизлияний, отека сетчатки, экссудативных очагов.
- Препролиферативная ретинопатия (ДР II) характеризуется наличием венозных аномалий (четкообразность, извитость, петли, удвоение и/или выраженные колебания калибра сосудов), большим количеством твердых и “ватных” экссудатов, интраретинальными микрососудистыми аномалиями (ИРМА), множеством крупных ретинальных геморрагий.
- Пролиферативная ретинопатия (ДР III) характеризуется неоваскуляризацией диска зрительного нерва и/или других отделов сетчатки, кровоизлияниями в стекловидное тело, образованием фиброзной ткани в области преретинальных кровоизлиянии. Новообразованные сосуды весьма тонкие и хрупкие. В следствие этого часто возникают новые и повторные кровоизлияния. Образованные витриоретинальные тракции приводят к отслойке сетчатки. Новообразованные сосуды радужной оболочки (рубеоз) часто являются причиной развития вторичной (рубеозной) глаукомы.
Кровоизлияния имеют вид небольших точек или пятен округлой формы, темного цвета, локализуются в центральной зоне глазного дна или по ходу крупных вен в глубоких слоях сетчатки. Также возникают кровоизлияния штрихообразного вида.
Твердые и мягкие экссудаты локализуются, в основном, в центральной части глазного дна и имеют желтый или белый цвет, четкие или расплывчатые границы. Важным элементом непролиферативной диабетической ретинопатии является отек сетчатки, локализующийся в центральной (макулярной) области или по ходу крупных сосудов.
Основные принципы лечения
- Лечение диабетической ретинопатии рассматривается как неотъемлемая часть лечения больного в целом и основано на следующих принципах:
- выявление поражения сетчатки (скрининг) и последующее динамическое наблюдение за ее состоянием (мониторинг);
- оптимальная компенсация углеводного и липидного обмена, контроль артериального давления, нормализация функции почек и т.д.;
- лечение поражения сетчатки.
Скрининг
В задачу скрининга входит выявление больных с повышенной степенью риска в отношении развития диабетической ретинопатии (например, при сочетании ретинопатии с беременностью, артериальной гипертонией, хронической почечной недостаточностью), которые нуждаются в тщательном наблюдении.
Выделяют следующие этапы скрининга:
- сбор и анализ данных анамнеза, клинического и лабораторного обследования; верификация начальных сроков проявления нарушений зрительных функций;
- наличие данных о глаукоме;
- определение остроты зрения с коррекцией;
- обязательное расширение зрачка;
- исследование хрусталика;
- исследование глазного дна.
Оптимизация метаболического контроля
На всех стадиях диабетической ретинопатии должно проводиться лечение основного заболевания, направленное на коррекцию метаболических нарушений. Согласно данным многих клинических и экспериментальных работ существует четкая корреляция между степенью компенсации гликемии и развитием диабетической ретинопатии.
Совет!Завершившееся в 1993 году в США исследование влияния степени контроля метаболических нарушений у больных ИЗСД на развитие микрососудистых осложнений показало, что чем лучше проводился контроль гликемии, тем меньше были риск и частота развития диабетической ретинопатии. Поэтому в настоящее время основным способом профилактики диабетической ретинопатии является поддержание длительной и максимально стабильной компенсации сахарного диабета.
Строгий контроль уровня гликемии и адекватная терапия сахарного диабета должны быть организованы как можно раньше от начала заболевания. Использование в лечебных или профилактических целях для оказания влияния на диабетические изменения глазного дна таких ангиопротекторов как трентал, диваскан, доксиум, дицинон, ангинин и др. признано малоэффективным, особенно на фоне неудовлетворительной компенсации углеводного обмена.
В настоящее время в большинстве развитых стран мира ни для лечения, ни для профилактики диабетической ретинопатии данные препараты не применяются. Основные финансовые средства целесообразно направлять на обучение больных, на средства контроля гликемии, глюкозурии, микроальбуминурии, на лучшие по качеству лекарства (человеческий инсулин и средства его введения).
Лазерная фотокоагуляция
Более чем двадцатипятилетний опыт использования лазерной фотокоагуляции показывает, что в настоящее время этот метод является наиболее эффективным в лечении диабетической ретинопатии и предупреждении слепоты. Лазерная фотокоагуляция направлена на прекращение функционирования новообразованных сосудов, представляющих основную угрозу развития инвалидизирующих изменений в органе зрения: гемофтальма, тракционной отслойки сетчатки, рубеоза радужки и вторичной глаукомы.
«12817»]
В пораженных отделах сетчатой оболочки происходит выработка особого фактора, стимулирующего пролиферацию сосудов. Использование лазерной фотокоагуляции с целью воздействия на зоны ишемии сетчатой оболочки ведет к регрессу новообразованных сосудов. Своевременно и квалифицированно проведенное лечение позволяет сохранить зрение на поздних стадиях диабетической ретинопатии у 60% больных в течение 10-12 лет. Этот показатель может быть и выше, если лечение начать на более ранних стадиях.
Используют три основных метода проведения лазерной фотокоагуляции:
- Фокальная лазерная фотокоагуляция, которая заключается в нанесении коагулятов в местах просвечивания флюоресцина при проведении ангиографии, на участках локализации микроаневризм, мелких кровоизлияний, экссудатов.
- Барьерная лазерная фотокоагуляция, которая заключается в нанесении мелких коагулятов парамакулярно в несколько рядов. Этот метод применяется при непролиферативной диабетической ретинопатии в сочетании с отеком макулярной области.
- Панретинальная лазерная фотокоагуляция, которая заключается в нанесении коагулятов практически по всей площади сетчатки, исключая макулярную область. Данный метод применяется, в основном, при препролиферативной диабетической ретинопатии, характеризующейся наличием обширных участков ишемии сетчатки с тенденцией к дальнейшему прогрессированию.
Перед проведением лазерной фотокоагуляции больной должен быть информирован о том, что лечение направлено на предотвращение дальнейшего снижения остроты зрения, а не на восстановление нормальной остроты зрения. Больного следует предупредить о возможных осложнениях лечения.
Наиболее частыми осложнениями после проведения лазерной фотокоагуляции (до 10-17%) являются кровоизлияния в сетчатку и стекловидное тело. Очень интенсивная лазерная фотокоагуляция может привести к частичной атрофии зрительного нерва, макулопатии; иногда возникает кератопатия или иридоциклит. Поэтому необходимо подчеркнуть, что проводить лазерную фотокоагуляцию должен опытный, квалифицированный специалист.
Показания к лазерной фотокоагуляции
Непролиферативная диабетическая ретинопатия в большинстве случаев протекает благоприятно и не требует проведения срочной лазерной коагуляции. Необходимость в коагуляции возникает только при прогрессировании патологического процесса. Стабилизировать патологический процесс при препролиферативной и пролиферативной диабетической ретинопатии возможно только путем раннего проведения лазерной фотокоагуляции.
Применение лазерной коагуляции наиболее целесообразно в самом начале возникновения сосудистой пролиферации, так как при наличии шварт в стекловидном теле, а также на поздних стадиях процесса фотокоагуляция значительно затруднена и может привести к таким осложнениям, как гемофтальм и тракционная отслойка сетчатки.
Сроки проведения
- Отек макулы или макулопатия:
- Пролиферативная ретинопатия:
- Препролиферативная ретинопатия:
а) при острой форме – срочно;
б) при хронической форме – в течение нескольких недель.
а) при центральной форме (новообразованные сосуды на диске зрительного нерва) – срочно;
б) при периферической форме (новообразованные сосуды в других местах сетчатки) – не откладывая, в течение 1-2 недель.
а) при наличии дополнительных факторов риска – не откладывая, в течение нескольких недель;
б) при отсутствии факторов риска – в течение 2-3 месяцев.
Витрэктомия
Одним из самых частых осложнений пролиферативной диабетической ретинопатии является рецидивирующее кровоизлияние в стекловидное тело. Стекловидное тело при этом претерпевает грубые деструктивные и пролиферативные изменения.
Важно!Одним из наиболее радикальных и эффективных методов лечения гемофтальма при диабетической ретинопатии является закрытая витрэктомия. Этот метод позволяет удалить патологические образования из стекловидного тела, восстановить его прозрачность и улучшить зрительные функции глаза, а также предотвратить развитие осложнений, связанных с последствиями кровоизлияний в стекловидное тело.
Организация контроля (мониторинга) за состоянием глазного дна
Очень важно помнить, что даже выраженные диабетические изменения со стороны глазного дна асимптоматичны: острота зрения остается хорошей. Больной не подозревает о них, если регулярно не проходит обследования у офтальмолога, или до тех пор, пока у него не происходит необратимого ухудшения зрения. Поэтому так важен регулярный, плановый контроль за состоянием глаз у больных сахарным диабетом.
Частота проведения осмотров:
- первое обследование: пациент должен быть осмотрен окулистом не более чем через 5 лет с момента установления диагноза диабета. В отечественных условиях, учитывая недостаточный уровень компенсации заболевания, целесообразно первый осмотр проводить не позже чем через 1,5-2 года с момента установления диагноза диабета;
- при отсутствии диабетической ретинопатии: не реже одного раза в 1-2 года;
- при наличии признаков диабетической ретинопатии: осмотр должен проводиться не менее 1 раза в год, а при необходимости и чаще, например при наличии признаков быстрого прогрессирования диабетической ретинопатии, при интеркуррентных заболеваниях;
- при сочетании диабетической ретинопатии с беременностью, артериальной гипертонией, хронической почечной недостаточностью, формируются группы риска, нуждающиеся в индивидуальном контроле за развитием этого осложнения.
Офтальмологическое обследование женщин больных сахарным диабетом, пожелавших иметь ребенка, необходимо проводить до начала беременности (до зачатия, в период планирования беременности), после ее подтверждения, а затем каждые 3 месяца, а при необходимости и чаще, а также в случае преждевременного прерывания беременности.
Вероятность развития тяжелой ретинопатии в препубертатном возрасте невелика, поэтому офтальмологическое обследование детей в возрасте до 10 лет как правило не проводится. Его следует приурочить к началу полового созревания. В это время и в дальнейшем следует проводить обследование по меньшей мере с 2-х летними интервалами, при обнаружении диабетической ретинопатии – не реже 1 раза в год, а в случае интеркуррентного заболевания или ухудшения функции почек – еще чаще.
При неожиданном снижении остроты зрения или появлении у больных диабетом каких-либо других жалоб на зрение, обследование должно быть проведено немедленно, вне зависимости от сроков очередного визита к офтальмологу.
Синдром диабетической стопы
Синдром диабетической стопы является сложным комплексом анатомо-функциональных изменений, который встречается в различной форме у 30-80% больных сахарным диабетом. Ампутации нижних конечностей у данной группы пациентов производятся в 15 раз чаще, чем у остального населения. По данным ряда авторов от 50 до 70% от общего количества всех выполненных ампутации нижних конечностей приходится на долю больных сахарным диабетом. В 1993 году в Российской Федерации было произведено около 12000 ампутаций нижних конечностей на различных уровнях у больных сахарным диабетом.
В патогенезе развития синдрома диабетической стопы ведущее место занимают три основных фактора:
- нейропатия;
- поражение артерий нижних конечностей;
- инфекция.
Последний фактор, как правило, является сопутствующим по отношению к двум первым.
Исходя из преобладания нейропатических изменений или нарушений периферического кровотока различают две основные клинические формы синдрома диабетической стопы:
- нейропатическая;
- ишемическая.
Наряду с двумя основными формами поражения нижних конечностей при сахарном диабете также выделяют третью:
- смешанную (нейро-ишемическую).
При нейропатической форме имеет место поражение соматической и вегетативной нервной системы при интактности артериальных сегментов нижних конечностей.
Нейропатия может приводить к следующим трем видам поражений стоп:
- нейропатическои язве;
- остеоартропатии (с последующим развитием сустава Шарко);
- нейропатическим отекам.
Ишемическая форма развивается как следствие атеросклеротического поражения артерий нижних конечностей, что приводит к нарушению магистрального кровотока. При этом могут иметь место также и нейропатические изменения.
Однако снижение или полное отсутствие пульсации на артериях стоп и голеней, холодные при пальпации конечности, болевая симптоматика, а также характерная локализация язвенных дефектов по типу акральных некрозов позволяют дифференцировать нейропатические и смешанные (нейро-ишемические) формы поражения стоп.
Нейропатическая форма синдрома диабетической стопы
Нейропатический дефект возникает на участках стопы, испытывающих наибольшее давление, особенно часто на плантарной поверхности и в межпальцевых промежутках. Длительно протекающая сенсомоторная нейропатия приводит к деформации стопы, что способствует перераспределению и чрезмерному увеличению давления на ее отдельные участки, например, в области проекции головок метатарзальных костей.
Внимание!В этих местах отмечается утолщение кожи, формирование гиперкератозов, имеющих достаточно высокую плотность. Постоянное давление на эти участки приводит к воспалительному аутолизу подлежащих мягких тканей, формированию язвенного дефекта. При этом пациент может не замечать происходящих изменении из-за сниженной болевой чувствительности.
Очень часто формирование язвенного поражения происходит по причине неправильного подбора обуви. Как было сказано выше, сенсомоторная нейропатия приводит к характерной деформации стопы. С другой стороны, очень часто имеет место наличие нейропатического отека (подробнее см.дальше). Таким образом, стопа больного меняет не только форму, но и размеры.
В то же время обувь подбирается больными исходя из знания своих прежних размеров, причем учитываются один или два измерения. Сниженная чувствительность не позволяет пациенту своевременно обнаружить неудобство новой обуви и, как следствие этого, приводит к образованию потертостей, язв. Ноги пациентов могут подвергаться воздействию различных повреждающих факторов.
Из-за повышения порога чувствительности больные могут не почувствовать воздействие высокой температуры, например, ожог тыльной поверхности стопы при приеме солнечных ванн, или плантарной поверхности стопы при хождении босиком по горячему песку.
Из химических факторов следует отметить повреждающее действие кератолитических мазей, имеющих в своем составе салициловую кислоту, которая может привести к образованию язвы. Язвенный дефект часто инфицируется стафилококками, стрептококками, колибактериями. Нередко имеет место присоединение анаэробной микрофлоры.
«12817»]
Патогенные микроорганизмы продуцируют гиалуронидазу, что ведет к распространению некротических изменений с охватом подкожно-жировой клетчатки, мышечной ткани, костно-связочного аппарата, в тяжелых случаях происходит тромбоз мелких сосудов и, как следствие, вовлечение в процесс новых обширных участков мягких тканей.
Инфицированное поражение стопы, может сопровождаться образованием газа в мягких тканях, что обнаруживается как пальпаторно, так и рентгенологически. Это состояние сопровождается, как правило, гипертермией, лейкоцитозом. В таких случаях необходимо срочное хирургическое вмешательство с проведением некрэктомии, назначение адекватной антибиотикотерапии, тщательный контроль за гликемией.
Принципы консервативной терапии нейропатической инфицированной формы синдрома диабетической стопы
Своевременно и адекватно проводимая консервативная терапия неиропатической инфицированной формы поражения стоп позволяет избежать хирургического вмешательства в 95% случаев.
Лечение нейропатической инфицированной стопы включает следующие основные компоненты:
- Оптимизация метаболического контроля. В большинстве случаев у пациентов, имеющих язвенные поражения стоп, отмечается выраженная гипергликемия. Для обеспечения условий благоприятствующих заживлению важно достижение состояния компенсации углеводного обмена. При ИЗСД проводится интенсификация режима инсулинотерапии. Потребность организма в инсулине может возрасти значительно из-за наличия инфекционно-воспалительного процесса и высокой температуры, следовательно это требует соответствующего повышения дозы вводимого инсулина. Поэтому ориентиром оптимального количества препарата является не показатель соотношения дозы инсулина и массы тела пациента, а показатели гликемии.
- Антибиотикотерапия.
- Разгрузка пораженного участка.
- Местная обработка раны.
- Удаление участков гиперкератоза.
- Правильный подбор и ношение специальной обуви.
Очень часто синдром диабетической стопы развивается у больных ИНСД на фоне выраженной декомпенсации заболевания, не поддающейся коррекции несмотря на диетотерапию и лечение пероральными сахароснижающими препаратами. Таких больных ИНСД, при наличии незаживающих неиропатических язв или выраженного болевого синдрома, рекомендуется переводить на инсулинотерапию. В таких случаях назначение инсулина позволяет нормализовать гликемию и поддерживать хороший метаболический контроль.
Сухая, истонченная кожа нейропатической стопы с нарушением целостности обладает сниженными барьерными свойствами против проникновения микроорганизмов, находящихся на ее поверхности. При наличии инфекционного поражения мягких тканей стопы необходимо назначение антибиотикотерапии.
Препаратами выбора могут быть:
· цефалоспорины;
· линкомицин, клиндамицин;
· эритромицин;
· оксациллин, ампиокс.
Вид, доза препарата и длительность лечения определяется исходя из данных бактериологического исследования микрофлоры раневого отделяемого, тяжести процесса и скорости заживления язвы.
Полный покой и разгрузка стопы могут привести к заживлению в течение нескольких недель даже годами существующих язв. При этом могут быть использованы как кресло-каталка, костыли, так и специальная разгрузочная обувь.
Местная обработка раны включает удаление некротических тканей, обработку краев язвы и обеспечение асептичности раневой поверхности и близлежащих участков стопы.
При наличии участков гиперкератоза необходимо своевременное их удаление с помощью скальпеля с укороченным лезвием. Эта процедура производится специально обученым медицинским персоналом. В некоторых случаях после удаления мозоли обнаруживается язвенный дефект.
Лечение больных с нейропатическими язвами
Если имеет место нарушение целостности кожи без вовлечения подлежащих мягких тканей, то больному достаточно следовать рекомендуемому режиму разгрузки конечности или пораженной области и проводить местную обработку язвенной поверхности антисептиками (раствор фурациллина, диоксидина). При обнаружении признаков инфицирования язвы, вовлечения в патологический процесс подкожно-жировой клетчатки и мышецной ткани необходимо назначение антибактериальной терапии.
Диабетическая остеоартропатия (сустав Шарко)
Костные изменения проявляются остеопорозом, остеолизом, гиперостозом. Начальные изменения в костях могут не проявляться при ретгенологическом исследовании. В связи с этим для ранней диагностики изменений костно-связочного аппарата используется метод ультразвукового сканирования кости. Деструктивные изменения могут прогрессировать в течение нескольких месяцев и привести к выраженной деформации стопы.
Совет!Развитие указанных деструктивных изменении является причиной высокой предрасположенности данной категории пациентов к переломам костей стопы при сравнении с лицами без нейропатии. Наличие у больного нейропатии может маскировать спонтанные переломы костей стопы; болезненность отмечают лишь треть пациентов.
Если после перелома прошло несколько дней, то на рентгенограмме может быть нормальная картина, в то время как при сканировании отмечаются значительные изменения. Пальпаторно отмечается гипертермия области стопы; при сравнении с контрлатеральной конечностью – стопа отечная. Очень часто данное состояние ошибочно расценивают как тромбоз глубоких вен или подагру.
Причиной перелома может служить даже незначительная травма. Поэтому очень важен тщательный сбор анамнестических данных.
Лечение
Пациентам с переломами или уже сформировавшимся суставом Шарко рекомендуют полную разгрузку пораженной конечности до полной консолидации костей, а в последующем – ношение индивидуальной ортопедической обуви. При наличии выраженных гиперостозов у пациента могут возникать долгонезаживающие, рецидивирующие язвы. В таких случаях проводят удаление гиперостозов.
Нейропатические отеки
Накопление жидкости в тканях нижних конечностей, связанное с нейропатией требует исключения других причин развития отечности, а именно: сердечной недостаточности или нефропатии. Причины возникновения нейропатических отеков окончательно не выяснены, однако можно предположить, что они являются следствием нарушений в вегетативной нервной системе, образования множества артериовенозных шунтов и нарушением гидродинамического давления в микроциркуляторном русле.
Лечение
Наиболее эффективным средством лечения является назначение симпатомиметиков, например, эфедрина (30 мг каждые 8 часов). Эфедрин оказывает достаточно быстрое действие, заключающееся в уменьшении периферического кровотока и усилении экскреции натрия. Наряду с периферическим, эфедрин может оказывать также центральное регулирующее действие на водно-солевой обмен.
Ишемическая форма синдрома диабетической стопы
Ишемическая форма характеризуется болевой симптоматикой, как правило болями в покое. При этом некоторое облегчение наступает при изменении положения тела пациентом, например, при придании возвышенного положения головному концу койки или свешивании ног с постели. С целью облегчения болевой симптоматики иногда проводят люмбальную симпатэктомию, однако при этом какого-либо улучшения гемодинамики нижних конечностей не наблюдается.
Внешне кожные покровы стоп могут быть бледными или цианотичными, или же иметь розовато-красный оттенок из-за расширения поверхностных капилляров в ответ на ишемию. В отличие от нейропатической, при ишемическои форме поражения стопы холодные. Язвенные дефекты возникают по типу акральных некрозов (кончики пальцев, краевая поверхность пяток).
Провоцирующими факторами в плане возникновения язвенных дефектов являются: ношение тесной обуви, наличие деформации, отечности стопы. Часто присоединяется вторичная инфекция как аэробная, так и анаэробная. Причиной нарушения кровотока является развитие облитерирующего атеросклероза артерии нижних конечностей.
При этом имеется четкая тенденция к генерализованному поражению артерий среднего и мелкого калибра. У больных сахарным диабетом атеросклеротические изменения развиваются гораздо чаще, чем у населения в целом.
Лечение
- Использование консервативных методов терапии (см. выше).
- При неэффективности проводимой консервативной терапии ставится вопрос о возможности проведения реконструктивной хирургической операции. Выбор метода реконструкции зависит от уровня и вида поражения:
- Наличие других серьезных осложнении со стороны сердечно сосудистой системы, в частности атеросклеротическое поражение коронарных сосудов, ограничивает возможности реконструктивной хирургической операции, направленной на восстановление нарушенного кровотока в нижних конечностях. Поэтому у данной категории пациентов во избежание развития гангрены важно раннее выявление язвенных поражений и контроль над инфекцией – назначение адекватной антибиотикотерапии, местная обработка раневого дефекта. При наличии отеков нижних конечностей из-за сердечной недостаточности необходимо проведение соответствующей дегидратационной терапии.
а) чрескожная транслюминальная ангиопластика;
б) тромбартерэктомия;
в) дистальное шунтирование веной in situ.
Диабетическая гангрена
При обширных гнойно-некротических поражениях проводится ампутация, при этом наиболее благоприятными в плане постампутационной реабилитации являются ампутации на уровне нижней трети голени. Вопросы постампутационной реабилитации решаются хирургами-ортопедами. Важное значение в дальнейшем имеет протезирование и подбор ортопедической обуви.
Диагностика поражений нижних конечностей при сахарном диабете
Как было сказано выше, в развитии изменений со стороны нижних конечностей ведущую роль играют такие факторы как нейропатия, ишемия, деформация стопы и наличие отека. При оценке состояния ног важно определить в каждом конкретном случае какое место в развитии поражений занимает тот или иной фактор и в соответствии с этим определить тактику дальнейшего лечения.
Осмотр и пальпация стоп и голеней
Является наиболее простым и эффективным методом выявления поражений стопы. При этом важно обратить внимание на следующие признаки:
- цвет конечностей: красный (при нейропатических отеках или артропатии Шарко) бледный, цианотичный (при ишемии), розовый в сочетании с болевой симптоматикой и отсутствием пульсаций (тяжелая ишемия);
- деформации: молоткообразные, крючкообразные пальцы стоп, hallux valgus, hallux varus, выступающие головки метатарзальных костей стопы, артропатия Шарко;
- отеки: двусторонние – нейропатические, как следствие сердечной или почечной недостаточности; односторонние – при инфицированном поражении или артропатии Шарко;
- состояние ногтей: атрофичные при неиропатии и ишемии, изменение окраски при наличии грибкового поражения;
- гиперкератозы: особенно выражены на участках стопы, испытывающих избыточное давление при неиропатии, например, в области проекции головок метатарзальных костей;
- язвенные поражения: при нейропатических формах – на подошве, при ишемических – формируются в виде акральных некрозов;
- пульсация: пульсация на тыльной и заднеберцовой артериях стопы снижена или отсутствует на обеих конечностях при ишемеческой форме и нормальная при нейропатической форме;
- состояние кожи: сухая истонченная кожа при нейропатии.
Неврологическое обследование
- Исследование вибрационной чувствительности, которое проводится с использованием биотезиометра или градуированного камертона. Порог вибрационной чувствительности повышается с возрастом, поэтому показатели должны быть сравнены с номограммной кривой, отражающей изменение порога вибрационной чувствительности в зависимости от возраста.
- Исследование тактильной и температурной чувствительности.
- Определение рефлекса ахиллова сухожилия.
Оценка состояния артериального кровотока
Для оценки состояния артериального кровотока производится измерение лодыжечно-плечевого индекса с использованием допплеровского аппарата. Измеряется систолическое давление в артериях ног и плечевой артерии. Соотношение показателей систолического давления в артериях нижних конечностей к величине систолического давления в плечевой артерии и есть лодыжечно-плечевой индекс.
Важно!В норме он составляет 1,0 и выше. Критическими в плане состояния периферического кровотока считаются показатели индекса ниже 0,6, прогностически неблагоприятными – случаи, при которых показатели лодыжечно-плечевого индекса ниже 0,3.
При наличии обызвествления tunica media артерий (склероз Менкеберга), который является одним из проявлений вегетативной нейропатии, из-за изменения эластичности сосудистой стенки для ее сдавления необходимо большее давление в манжете, поэтому можно получить ложно повышенный лодыжечно-плечевои индекс. Это явление наблюдается у 10-15% пациентов.
Ангиография артерий нижних конечностей является наиболее информативным методом исследования, позволяющим оценить уровень стеноза или тромбоза, а также его протяженность.
Профилактика поражений нижних конечностей при сахарном диабете
1. Скрининг больных сахарным диабетом в плане выявления синдрома диабетической стопы заключается в своевременном выявлении лиц, имеющих повышенный риск развития язвенных поражений нижних конечностей. К таким факторам риска относятся:
- наличие соматической и автономной нейропатии;
- поражение периферических сосудов;
- деформация стоп;
- поражения ног в анамнезе;
- ослабление или потеря зрения;
- диабетическая нефропатия, особенно в терминальной стадии хронической почечной недостаточности;
- пожилой возраст;
- отсутствие посторонней помощи (проживание больного отдельно от родных и знакомых);
- избыточное потребление алкоголя;
- курение.
Поражение нижних конечностей чаще развивается у мужчин с избыточной массой тела.
2. Обучение больных.
В настоящее время наиболее эффективной формой организации специализированной медицинской помощи больным сахарным диабетом является организация обучения, которое дает реальную возможность достижения оптимального контроля заболевания, как важнейшего фактора профилактики поздних осложнений.
Структурированные программы обучения содержат раздел, посвященный правилам правильного ухода за ногами. Соблюдение этих правил позволяет значительно снизить риск развития поражения ног.
3. Правильный подбор повседневной обуви, изготовление и ношение специальной, ортопедической обуви.
4. Регулярное медицинское наблюдение за состоянием больного и его нижних конечностей. Осмотр ног должен проводится каждый раз во время визита больного диабетом к врачу, но не реже 1 раза в 6 месяцев.
Диабетическая микроангиопатия
Поражение коронарных, церебральных и периферических сосудов представляет собой основу макрососудистых осложнений как при ИЗСД, так и при ИНСД, и во многом определяет прогноз заболевания.
Ишемическая болезнь сердца (ИБС)
Атеросклероз коронарных сосудов, и как следствие – ИБС, является ведущей причиной высокой смертности больных диабетом. Частота развития ИБС у мужчин, страдающих диабетом, в 2 раза, а у женщин, больных диабетом, в 3 раза превышает частоту встречаемости ИБС в общей популяции. Установлено, что в возрасте от 30 до 55 лет от ИБС погибает 35% больных диабетом, в то время как в общей популяции ИБС является причиной смерти только у 8% мужчин и 4% женщин этой же возрастной категории.
Причина столь высокой встречаемости склероза коронарных сосудов у больных диабетом заключается в том, что помимо обычных факторов риска развития ИБС, общих для всей популяции, при сахарном диабете имеются дополнительные специфические неблагоприятные атерогенные факторы
Факторы риска развития ИБС у больных сахарным диабетом
Общие для всей популяции:
- Артериальная гипертензия.
- Ожирение.
- Гиперлипидемия.
- Курение.
- Малоподвижный образ жизни.
- Наследственная отягощенность по ИБС.
Специфические для диабета:
- Гипергликемия.
- Гиперинсулинемия.
- Нарушения гемостаза (ускоренное тромбообразование).
- Диабетическая нефропатия (микроальбуминурия, протеинурия).
Клинические особенности ИБС у больных сахарным диабетом
- Одинаковая частота развития ИБС у мужчин и у женщин.
- Высокая частота безболевых (“немых”) форм ИБС и инфаркта миокарда, влекущих за собой высокий риск “внезапной смерти”.
- Высокая частота развития постинфарктных осложнении: кардиогенного шока, застойной сердечной недостаточности, нарушений сердечного ритма.
- Смертность вследствие перенесенного острого инфаркта миокарда в течение первой недели (острая фаза) или первого месяца (фаза выздоровления) в 2 раза превышает таковую у больных, не страдающих сахарным диабетом.
Скрининг ИБС
При отсутствии клинической картины ИБС:
- активно выявлять больных, имеющих один или несколько факторов риска развития ИБС (см.табл. 3 – “Факторы риска развития ИБС”);
- обращать внимание на наличие нетипичных микросимптомов ИБС (неопределенного дискомфорта, появления одышки и тахикардии при физическом усилии или на холоде).
Обследование группы риска включает:
- продолжительную регистрацию ЭКГ (от 6 до 24 часов) при обычном образе жизни больного (Холтеровское мониторирование);
- исследование ЭКГ на фоне физической нагрузки (на тредмиле или велоэргометре).
Признаками ишемии миокарда являются депрессия сегмента ST, нарушения ритма, систолический шум или симптомы сердечной недостаточности при мониторировании ЭКГ на фоне физической нагрузки.
При отсутствии изменений ЭКГ рекомендуется провести перфузионную сцинтиграфию миокарда с использованием радиоактивного талия 201 (в покое и после физической нагрузки). При наличии ишемии миокарда на сцинтиграммах обнаруживаются дефекты накопления препарата.
При наличии клинической картины ИБС:
- совместное лечение больного диабетологом и кардиологом для выбора оптимальной тактики консервативного лечения;
- консультация кардиохирурга для решения вопроса о возможности и необходимости проведения коронароангиографии и оперативного вмешательства (коронароангиопластики или шунтирования кровотока).
Профилактика и лечение ИБС и факторов риска
Рекомендации, касающиеся образа жизни и диеты:
- прекращение курения;
- регулярные физические упражнения (индивидуально подобранные, при обязательном контроле за уровнем метаболических изменений – физические нагрузки противопоказаны при кетозе и/или гликемии более 16,7 ммоль/л (300 мг%);
- в диете рекомендуется относительное расширение углеводного рациона при сокращении потребления жиров (особенно насыщенных).
Осложнения сахарного диабета: какие основные проблемы
Основной причиной развития осложнений сахарного диабета является поражение сосудов вследствие длительной декомпенсации сахарного диабета (длительной гипергликемии – высокого сахара крови). Прежде всего страдает микроциркуляция, то есть нарушается кровоснабжение по мельчайшим сосудам.
Признаки осложнений
Поражение глаз при сахарном диабете носит название диабетической ретинопатии. Это осложнение сахарного диабета связано с нарушением кровообращения в сосудах глазного дна, а именно – в сетчатке глаза. Сосуды сетчатки при диабетической ретинопатии становятся более ломкими, проницаемыми, что может привести к кровоизлияниям.
«12817»]
Диабетическая ретинопатия развивается постепенно и даже довольно выраженные её стадии могут быть неощутимы для больного. При обширном кровоизлиянии в сетчатку или ее отслойке может произойти существенное снижение остроты зрения вплоть до полной слепоты.
Наличие и степень выраженности диабетической ретинопатии может определить только врач–офтальмолог (окулист) при осмотре глазного дна с расширенным зрачком (для расширения зрачка в глаза закапывают специальные капли, после чего зрение временно становится расплывчатым, нечётким).
Больному сахарным диабетом осмотр офтальмолога необходимо выполнять не реже 1 раза в год! При наличии доказанных осложнений сахарного диабета со стороны глаз осмотр офтальмолога проводится чаще (в зависимости от стадии диабетической ретинопатии).
Внимание!Поражение почек при сахарном диабете называется диабетическая нефропатия. Почечные клубочки (из которых и состоит ткань почки) выполняют функцию фильтра. Ненужные вещества фильтруются из крови и выводятся с мочой, а нужные – задерживаются. При поражении мелких сосудов почечных клубочков при сахарном диабете фильтр становится более проницаемым.
В мочу попадает белок, который является нужным веществом, и в норме через почечный фильтр не проникает. Почувствовать начальные проявления диабетической нефропатии невозможно, поэтому необходимо сдавать анализ суточной мочи на белок, биохимический анализ крови (в частности, креатинин, мочевина) не реже 1 раза в год (а при развитии диабетической нефропатии – чаще, в зависимости от стадии).
Поражение нервов при сахарном диабете называется диабетической нейропатией и является одним из основных осложнений сахарного диабета. Прежде всего при сахарном диабете страдают ноги, так как там самые длинные нервные волокна во всем организме человека. Проявляется диабетическая нейропатия болями в ногах, чувством жжения, «ползания мурашек», покалывания, онемения.
Также диабетическая дистальная нейропатия характеризуется снижением чувствительности ног: пропадает возможность воспринимать воздействие высокой и низкой температуры, боль (например, укол острым предметом), вибрацию и т.д. Это осложнение сахарного диабета представляет большую опасность, потому что увеличивает риск и делает незаметными небольшие травмы, например, при попадании в обувь посторонних предметов, ношения неправильно подобранной обуви, при обработке ногтей, мозолей.
Снижение чувствительности в сочетании с распространенной при диабете и избыточном весе деформацией стоп приводит к неправильному распределению давления при ходьбе. Это ведёт к травматизации тканей стопы вплоть до формирования язв в местах наибольшей нагрузки. Участки травматизации могут воспаляться, развивается инфекция.
Воспалительный процесс в условиях сниженной чувствительности протекает без боли, что может привести к недооценке больным опасности. Самостоятельного заживления не происходит, если компенсация диабета неудовлетворительная, и в тяжелых запущенных случаях процесс может прогрессировать, приводя к развитию гнойного воспаления — флегмоны.
При худшем варианте развития событий и в отсутствии лечения конечностей может возникать омертвение тканей — гангрена. Гангрена, пожалуй, является одним из наиболее грозных осложнений сахарного диабета.
Поражение сердца и крупных кровеносных сосудов у больных сахарным диабетом связано с атеросклерозом артерий. По механизму развития это осложнение сахарного диабета не отличается от такового у лиц без сахарного диабета. Но у больных сахарным диабетом атеросклероз встречается значительно чаще, чем у остальных, и в более молодом возрасте.
Примеры проявления атеросклероза артерий:
- При ишемической болезни сердца может появиться боль в груди, чувство тяжести или стеснения в груди при подъеме по лестнице, ходьбе или при другой нагрузке. Часто боль в груди отдает в руку или челюсть. Такие явления связаны с сужением сосудов сердца.
- Классическая картина развития инфаркта миокарда: боль в груди не проходит, появляются одышка и чувство тошноты, начинается рвота. Человек неожиданно покрывается холодным потом и испытывает сильное чувство страха. Больные сахарным диабетом из-за поражения нервной системы и потери болевой чувствительности могут не замечать боли в груди, тогда эквивалентом боли является резкая общая слабость.
- Артериальная гипертензия (повышение артериального давления) часто является спутником сахарного диабета. Именно на фоне повышенного давления может развиться такое грозное осложнение, как инсульт (острое нарушение мозгового кровообращения), которое часто имеет смертельный исход или приводит к параличам. Артериальная гипертензия также плохо влияет на состояние сосудов почек и глазного дна.
- В сосудах головного мозга тоже могут развиться атеросклеротические изменения – атеросклероз сосудов головного мозга. В тяжелых случаях это может привести к инсульту.
Проблемы с сосудами ног, боль в икрах или ягодицах при ходьбе – признаки атеросклероза сосудов ног. Иногда дискомфортные ощущения возникают при длительной ходьбе, иногда — буквально через несколько шагов. Боль сама проходит, если на некоторое время остановиться. При выраженном сужении артерий в области ног боль может возникать и в состоянии покоя.
Профилактика и лечение осложнений
Опасность осложнений сахарного диабета заключается в их постепенном, часто незаметном для самого больного сахарным диабетом, развитии. Самым важным компонентом профилактики и лечения осложнений сахарного диабета является хорошая компенсация сахарного диабета, то есть поддержание целевого уровня сахара крови (целевые значения уровня сахара крови определяются врачом-эндокринологом индивидуально).
Совет!Помимо ежедневного измерения сахара крови, необходим контроль уровня гликированного гемоглобина (показатель, отражающий среднее содержание глюкозы крови за последние 3 месяца) 1 раз в 3 месяца.
С целью ранней диагностики и своевременного лечения диабетической ретинопатии необходимы регулярные осмотры врача–офтальмолога (окулист) с осмотром глазного дна с расширенным зрачком (для расширения зрачка в глаза закапывают специальные капли, после чего зрение временно становится расплывчатым, нечётким).
Больному сахарным диабетом осмотр офтальмолога необходимо выполнять не реже 1 раза в год. При наличии доказанных осложнений сахарного диабета со стороны глаз осмотр офтальмолога проводится чаще (в зависимости от стадии диабетической ретинопатии).
«12817»]
Для лечения осложненной диабетической ретинопатии применяется лазерная коагуляция сетчатки. Своевременно и правильно проведённая лазерная коагуляция позволяет сохранить зрение даже на поздних стадиях диабетической ретинопатии.
С целью ранней диагностики диабетической нефропатии и предотвращения ее дальнейшего развития необходимо сдавать анализ суточной мочи на белок, биохимический анализ крови (в частности, креатинин, мочевина) не реже 1 раза в год (а при развитии диабетической нефропатии – чаще, в зависимости от стадии).
Кроме этого, необходимо отказаться от курения, активно бороться с избытком веса, больше двигаться, следить за уровнем артериального давления и холестерина крови (поддерживать их нормальные значения).
Важно!Для активной профилактики осложнений сахарного диабета необходимо проведение сосудистой терапии 1 раз в полгода. Основной ее целью является поддержание микроциркуляции. Основными препаратами для профилактики и лечения осложнений сахарного диабета являются препараты альфа-липоевой кислоты, витамины группы В, антиоксиданты, антиагреганты, антикоагулянты и другие метаболические и сосудистые препараты.
Проведение профилактических курсов возможно как в условиях стационара или дневного стационара с выполнением внутривенных и внутримышечных инъекций, внутривенных капельных вливаний, так и в амбулаторных условиях с применением таблетированных форм препаратов.
Профилактические рекомендации по уходу за ногами, которые поражаются вследствие облитерирующего атеросклероза артерий и диабетической нейропатии:
- Нельзя пользоваться острыми предметами при уходе за ногами: ножницами, мозольными ножами, бритвенными лезвиями (это одна из самых частых причин возникновения травм, особенно в условиях сниженной чувствительности и плохого зрения!) Для обработки ног лучше использовать пилку.
- Не следует глубоко выстригать уголки ногтя, потому что это может привести к образованию «вросшего» ногтя — причины болезненных ощущений, воспалительных процессов и длительного лечения конечностей, вплоть до хирургического вмешательства. Врастанию ногтя также способствует ношение узконосой обуви.
- Желательно отказаться от неудобной обуви (тесной, натирающей) и от туфлей с высоки каблуком. Высокий каблук способствует нарушению кровообращения в стопе и образованию зон повышенного давления на её подошвенной поверхности. Нужна осторожность по отношению к новой обуви: надевать её не более чем на час в первый раз.
- Если ноги мёрзнут, нельзя согревать их с помощью грелок (в том числе электрических), батарей центрального отопления, обогревающих приборов. Температурная чувствительность у больного часто бывает снижена, поэтому ослаблена защитная реакция и можно легко получить ожог.
- По этой же причине принимать горячие ванны для ног нельзя. Температура воды не должна быть выше 40°С (ее лучше измерить с помощью водного термометра, как для купания детей). Кроме того, ножные ванны не должны быть длительными — это высушивает кожу и делает ее более уязвимой.
- После мытья ноги нужно насухо промокать (не растирать!) полотенцем, особенно межпальцевые промежутки. Повышенная влажность в этих областях способствует развитию опрелостей и грибковых заболеваний.
- Необходимо использовать крем для ног ежедневно!
- Не следует ходить босиком, так как при этом высока опасность травматизации с одновременным проникновением инфекции в область повреждения. На пляже и при купании нужно надевать купальные тапочки. Также следует оберегать ноги от солнечных ожогов.
- Если на ногах есть мозоли, нельзя пытаться избавиться от них с помощью обычных противомозольных пластырей, мазей или жидкостей, так как все они содержат вещества, разъедающие кожу. Наиболее подходящим средством для обработки мозолей и участков избыточного ороговения кожи стоп остаётся пемза.
- Важно обращать внимание на резинки носков. Если они слишком тугие, и оставляют вдавления на коже голеней, это затрудняет кровообращение. При зябкости ног лучше пользоваться тёплыми согревающими носками со свободной резинкой. Необходимо следить, чтобы носки в обуви не сбивались.
- Перед тем как надеть обувь нужно проверять ее внутреннюю поверхность
- Ежедневно больной диабетом должен внимательно осматривать свои стопы, особенно подошвенную поверхность. При затруднении (у пожилых людей и пациентов с избыточным весом) можно использовать зеркало.
Первая помощь при повреждении ног у пациента
Если при осмотре стоп обнаруживается ранка, потёртость или трещина, нужно промыть её дезинфицирующим раствором. Можно использовать 1% раствор диоксидина, хлоргексидина или 0,02% раствор фурацилина. Промытую ранку надо закрыть стерильной повязкой или бактерицидным пластырем.
Обычный лейкопластырь использовать нельзя! Нельзя применять спиртовые растворы (спиртовой раствор йода, бриллиантовой зелени — «зеленку»), а также концентрированный, тёмный раствор перманганата калия («марганцовки»). Они могут вызвать ожог.
Артериальная гипертония (повышенное кровяное давление) и дислипидемия (повышенное содержание общего холестерина крови или нарушение соотношения их фракции) подлежат обязательному контролю и лечению. Каждому больному диабетом необходимо не реже одного раза в год проверять показатели липидного обмена и уровень артериального давления. Такая периодичность контроля достаточна только при нормальных уровнях этих показателей, т.е. если:
- концентрация общего холестерина ниже 4,5 ммоль/л;
- систолическое (верхнее) артериальное давление ниже 135 мм рт.ст.;
- диастолическое (нижнее) давление ниже 85 мм рт.ст.
Если уровни указанных параметров превышают норму, требуется более частый контроль и, конечно, лечение. Как правило, для лечения как артериальной гипертензии, так и дислипидемии назначают медикаменты. Однако мощным инструментом воздействия на эти нарушения является также диета.
Она может применяться как единственный метод лечения, если отклонения от нормы не сильно выражены, и является непременным фоном для применения медикаментозных препаратов для коррекции дислипидемии.
Поздние осложнения сахарного диабета
К поздним осложнениям диабета относятся:
- ретинопатия (поражение глаз, которое в конечном итоге могут привести к полной потере зрения),
- нефропатия (поражение почек, которое может закончиться развитием почечной недостаточности со снижением дезинтоксикационной функции почек, несовместимой с жизнью),
- нейропатия (поражение нервной системы),
- диабетическая макроангиопатия (поражение сердечных, мозговых и периферических сосудов; с развитием ишемической болезни сердца, инфаркта миокарда, инсульта).
В настоящее время меры по профилактике развития хронических осложнений диабета и их последствий сводятся к следующему:
- Оптимальная компенсация диабета (углеводного обмена).
- Регулярные физические упражнения.
- При избыточной массе тела её снижение.
- Контроль артериального давления.
- Контроль липидного обмена.
- Отказ от курения и алкоголя.
- Ранняя диагностика осложнений (регулярный осмотр у специалистов).
- Лечение уже имеющихся осложнений и профилактика их дальнейшего прогрессирования.
Диабетическая ретинопатия
Достижение нормогликемии и поддержание нормального давления являются основной профилактики поздних осложнений диабета. Для выявления диабетической ретинопатии важен регулярный осмотр окулистом.
Внимание!Помните, что снижение остроты зрения и другие симптомы поражения глаз (затуманенное, искаженное или затрудненное зрение в ночные часы, неясное и тусклое зрение, мелькание мушек перед глазами, расплывчатость световых лучей) чаще наступают уже на поздних (запущенных) стадиях ретинопатии.
На ранних же стадиях Вас может ничего не беспокоить, но именно своевременные мероприятия, предпринятые на этих стадиях и ранее (еще до развития ретинопатии) будут наиболее эффективны в отношении предупреждения развития и прогрессирования ретинопатии и, соответственно, снижения остроты зрения.
Частота осмотра окулистом:
- Не реже 1 раза в год с момента установления диагноза сахарный диабет типа 2.
- При выявлении ретинопатии частота обследовании составляет 1-2 раза в год, а при необходимости и чаще.
- При сочетании диабетической ретинопатии с артериальной гипертензией, хронической почечной недостаточностью, другими интеркурентными заболеваниями частота осмотров тоже должна быть увеличена.
- Немедленный осмотр – при внезапном снижении остроты зрения.
- Обязательный осмотр проводится при планировании беременности и во время неё (после её подтверждения, а затем каждые 3 мес, а при необходимости и чаще, а также в случае преждевременно прерывания беременности).
Диабетическая нефропатия
Опасность этого осложнения состоит в том, что развиваясь достаточно медленно и постепенно, диабетическое поражение почек долгое время остается незамеченным, поскольку пациент не ощущает никакого дискомфорта и не предъявляет жалоб.
И только уже на выраженной (нередко терминальной) стадии поражения почек у пациента появляются жалобы на стойкое повышение артериального давления, отеки, протеинурию и связанные с интоксикацией организма азотистыми шлаками, однако на этой стадии радикально помочь пациенту не всегда возможно.
Внимание!Очень важно то обстоятельство, что только бессимптомные стадии нефропатии могут быть обратимы при соблюдении соответствующих рекомендаций (основное – компенсация углеводного обмена), то время как появление протеинурии говорит о необратимости процесса и все дальнейшие рекомендации будут направлены только по снижение скорости прогрессирования данного осложнения.
Для ранней диагностики и контроля за течением диабетической нефропатии необходимо определение микроальбуминурии (30-300 мг/сут – микроальбуминурия, до 30 мг/сут – нормоальбуминурия) с частотой не менее 1 раза в год с момента постановки диагноза сахарного диабета типа 2.
Рекомендации по профилактики развития и дальнейшего прогрессирования диабетической нефропатии
При нормоальбуминурии и на любой стадии:
- Компенсация углеводного обмена
- Коррекция липидного обмена (при необходимости). Цели: уровень общего холестерина до 5.2 ммоль/л, триглицеридов – до 1.7 ммоль/л.
- Коррекция АД (при необходимости). АД на уровне 120-130/75-85 мм рт ст. На ст.ХПН – ниже 120/75 мм рт ст.
- Применение ингибиторов АПФ (даже при нормальном АД в субпрессорных дозах).
- Соблюдение диеты с ограничением белка начиная со стадии микроальбуминурии (На ст.микроальбуминурии – не более 0.8-1 г белка на 1 кг массы тела; на ст.протеинурии – до 0.6-0.7 г на 1 кг массы тела; на ст.ХПН – до 30-40 г/сут при проведении консервативной терапии).
- Избегать назначения неселективных бета-блокаторов (типа обзидана, анаприлина) получающих таблетированные сахароснижающие препараты, поскольку эти препараты ухудшают углеводный и липидный обмен.
На стадии хронической почечной недостаточности (ХПН) при креатинине от 120 до 500 мкмоль/л – консервативная терапия; при креатинине сыворотки более 500 мкмоль/л – решается вопрос о подготовке пациента к гемодиализу или трансплантации почки:
- Перевод пациентов с сахарным диабетом на инсулинотерапию. Глюреном (гликведон) применим на начальных стадиях ХПН
- Существенное ограничение животного белка до 30-40 г в сутки.
- Ограничение калия.
- Прием энтеросорбентов (энтеросгель). Прием производится в промежутках между приемами пищи, через 1.5-2 часа после приема основных лекарственных препаратов, 3-4 раза в день.
- При отеках – применение петлевых диуретиков (фуросемид, лазикс).
Синдром диабетической стопы
Синдром диабетическая стопы объединяет патологические изменения периферической нервной и сосудистой систем и представляет непосредственную угрозу развития язв на поверхности стоп и гангрены стопы, которая требует ампутации конечности. Осмотр ног должен проводиться каждый раз во время визита пациента, но не реже 1 раза в 6 мес.
Правила ухода за ногами:
- Самое незначительное воспаление на ногах при диабете может перерасти в большую проблему. Даже при небольшом воспалении необходимо обратиться к врачу.
- Ежедневно мойте ноги и осторожно (не растирая) вытирайте их. Не забывайте о межпальцевых промежутках! После душа или плавания ноги нужно тщательно просушить.
- Ежедневно осматривайте ноги, чтобы вовремя обнаружить волдыри, порезы, царапины и другие повреждения температур (помните, что при нейропатии чувствительной ног снижена), через которые может проникнуть инфекция. Не забудьте осмотреть промежутки между пальцами! Подошвы стоп можно легко смотреть с помощью зеркала. Если Вы сами не можете сделать это, попросите кого-нибудь из членов семьи осмотреть Ваши ноги.
- Не подвергайте ноги воздействию очень высоких и очень низких температур (помните, что при нейропатии чувствительной ног снижена). Воду в ванной сначала проверяйте рукой, чтобы убедиться, что она не горячая. Если ноги мерзнут по ночам, надевайте теплые носки.
- Не пользуйтесь грелками или другими горячими предметами!
- Ежедневно осматривайте свою обувь – не попали ли в нее посторонние предметы, не порвана ли подкладка, не загнута ли стелька. Все это может поранить или натереть кожу ног (не создавайте входные ворота для инфекции!).
- Очень важно ежедневно менять носки или чулки. Носите только подходящие по размеру чулки или носки. Нельзя носить заштопанные носки или носки с тугой резинкой.
- Покупайте только ту обувь, которая с самого начала удобно сидит на ноге. Не покупайте обувь, которую нужно разнашивать или растягивать. Не носите обувь с узкими носками или такую, которая сдавливает пальцы и на высоком каблуке.
- Никогда не надевайте обувь на босую ногу. Никогда не носите сандалии или босоножки с ремешком, который проходит между пальцами.
- Никогда не ходите босиком и, тем более, по горячей поверхности.
Осложнения СД – как лечить их?
Если диабет не лечить, это может привести к различным проблемам со здоровьем. Большое количество глюкозы может повредить кровеносные сосуды, нервы и органы, и, даже если при повышенном уровне глюкозы в крови не проявляются какие-либо симптомы, это все равно может стать причиной осложнений.
Сердечные болезни и инсульт
Если у Вас сахарный диабет, вероятность того, что у Вас могут быть сердечные болезни или инсульт, в пять раз выше, чем у тех, у кого нет диабета. Длительные и плохо контролируемые изменения уровня глюкозы в крови увеличивают вероятность атеросклероза (образование бляшек и сужение кровеносных сосудов).
Это может привести к плохому снабжению сердца кровью и вызвать стенокардию. Это также увеличивает вероятность того, что кровеносные сосуды в сердце или в мозгу будут закупорены, что приведет к инфаркту или инсульту.
Повреждение нервов
Высокий уровень глюкозы в крови может повредить мельчайшие кровеносные сосуды и нервы. Это может вызвать чувство покалывания или жжения, распространяющееся от пальцев рук и ног вверх по конечностям.
Ретинопатия
Ретинопатия – это повреждение сетчатой оболочки глаза. При сахарном диабете кровеносные сосуды в сетчатке глаза могут оказаться закупоренными, в ней могут происходить кровоизлияния или сосуды могут расширяться бессистемно. Это приводит к тому, что свет не будет полностью проходить к сетчатке.
«12817»]
Если это состояние не лечить, то зрение может нарушиться. Чем лучше Вы будете контролировать уровень сахара в крови, постоянно измерять его самостоятельно глюкометром, тем меньше вероятность серьезных проблем со зрением. Проводя ежегодную проверку глаз у специалиста (офтальмолог или оптометрист), можно заранее обнаружить признаки любых потенциальных проблем со зрением, чтобы вовремя начать лечение.
Диабетическую ретинопатию можно лечить лазерными методами на ранних стадиях болезни. Однако важно понимать, что это лишь сохранит текущее состояние Вашего зрения, но не улучшит его.
Заболевания почек
Если мельчайшие кровеносные сосуды почек будут закупорены, или в них будут происходить кровоизлияния, то этот важнейший орган будет работать менее эффективно. При диабете в редких тяжелых случаях это может привести к почечной недостаточности, и тогда потребуется пересадка почки.
Проблемы со стопами
Повреждение нервов стопы может означать, что небольшие царапины или порезы могут остаться незамеченными, что чревато появлением язв на стопе. Примерно у одного из десяти человек с диабетом случаются язвы на стопах, что способно вызвать серьезные инфекции.
Проверяйте стопы каждый день и сообщайте о любых изменениях врачу, медсестре или врачу-ортопеду, специализирующемуся на лечении заболеваний стоп. Замечайте все незаживающие повреждения и порезы, отечность или опухание, состояние горячей на ощупь кожи. Также раз в год необходимо осматривать стопы у врача.
Половая дисфункция
У мужчин с сахарным диабетом (особенно у курящих) повреждение нервов и кровеносных сосудов может вызвать серьезные проблемы с эрекцией. Это можно лечить с помощью лекарственных средств.
Совет!Женщины с диабетом могут испытывать снижение полового влечения и удовольствия от половой близости, недостаток вагинальной смазки, пониженную способность к оргазму или болезненные ощущения при половом акте. Женщины, испытывающие недостаток вагинальной смазки или болезненные ощущения при половом акте, могут облегчить свое состояние, применяя вагинальные смазки или гели на водной основе.
Выкидыш или мертворожденный плод
Беременные женщины с инсулинозависимым сахарным диабетом подвержены повышенному риску выкидыша или мертворождения плода. Если тщательно не контролировать уровень сахара в крови на ранних стадиях беременности, существует также повышенный риск, что у младенца будет серьезный врожденный дефект.
Беременные женщины с диабетом обычно проходят дородовые осмотры в больнице или клинике для диабетиков, где врачи могут тщательно контролировать их уровни сахара в крови и принимаемые дозы инсулина.
Осложнения сахарного диабета – опасные проблемы
Сахарный диабет – это одно из наиболее опасных заболеваний в плане осложнений. Основной причиной развития осложнений сахарного диабета является поражение сосудов вследствие длительной декомпенсации сахарного диабета (длительной гипергликемии – высокого сахара крови).
Прежде всего, страдает микроциркуляция, то есть нарушается кровоснабжение по мельчайшим сосудам. А затем отсутствие лечения обязательно проявится в целом комплексе осложнений, которые делятся на несколько групп:
- Острые
- Поздние
- Хронические
Острые осложнения
Острые осложнения сахарного диабета — это угрожающие жизни состояния, обусловленные значительными изменениями уровня сахара в крови и сопутствующими метаболическими нарушениями:
- гипергликемические комы – кетоацидотическая, гиперосмолярная;
- гипогликемическая кома.
Диабетический кетоацидоз и некетоновая гиперосмолярная кома характеризуются разными степенями инсулиновой недостаточности, избыточной продукцией контринсулиновых гормонов и обезвоживанием. В некоторых случаях признаки диабетического кетоацидоза и гиперосмолярной комы могут развиваться одновременно.
Гипогликемия связана с нарушением равновесия между лекарственным средством, применяемым для лечения диабета (инсулин или таблетированные сахороснижающие средства), и приемом пищи или физической нагрузкой.
Быстрота и своевременность оказания помощи больным в коматозном состоянии во многом определяют прогноз. Поэтому правильное ведение пациентов на догоспитальном этапе представляется весьма важным. Как правило, все эти состояния приводят к летальному исходу, а оказать квалифицированную помощь требуется очень быстро.
Любое из этих состояний является показанием для немедленной госпитализации. Отсутствие помощи в течение двух часов значительно ухудшает прогноз для жизни больного.
Поздние последствия
Поздние осложнения развиваются в течение нескольких лет болезни. Их опасность не в остром проявлении, а в том, что они постепенно ухудшают состояние больного. Даже наличие грамотного лечения иногда не может гарантировать защиту от этого типа осложнений.
К поздним осложнениям сахарного диабета относятся такие заболевания:
- Ретинопатия – поражение сетчатки глаза, которое затем приводит к кровоизлиянию в глазном дне, отслоению сетчатки. Постепенно приводит к полной потере зрения. Наиболее часто ретинопатия встречается у больных 2-м типом диабета. Для больного со «стажем» свыше 20 лет риск возникновения ретинопатии приближается к 100%.
- Ангиопатия. В сравнении с другими поздними осложнениями развивается довольно быстро, иногда менее чем за год. Появляется склонность к тромбозу и атеросклероз.
- Полинейропатия. Потеря чувствительности к боли и теплу в конечностях. Чаще всего развивается по типу «перчаток и чулок», начиная проявляться одновременно в нижних и верхних конечностях. Первыми симптомами становятся чувство онемения и жжения в конечностях, которые значительно усиливаются в ночное время. Пониженная чувствительность становится причиной множества травм.
- Диабетическая стопа. Осложнение, при котором на стопах и нижних конечностях больного сахарным диабетом появляются открытые язвы, гнойные нарывы, некротические (отмершие) области. Поэтому больные диабетом должны особое внимание уделять гигиене ног и подбору правильной обуви, которая не будет сдавливать ногу. Также следует использовать использовать специальные носки без сжимающих резинок.
Хронические осложнения
За 10-15 лет болезни, даже при соблюдении больным всех требований лечения, сахарный диабет постепенно разрушает организм и приводит к развитию серьезных хронических заболеваний. Учитывая, что при сахарном диабете значительно изменяется в патологическую сторону состав крови, можно ожидать хронического поражения всех органов.
Внимание!Сосуды. В первую очередь при сахарном диабете страдают сосуды. Стенки их становятся все менее проницаемыми для питательных веществ, а просвет сосудов постепенно сужается. Все ткани организма испытывают дефицит кислорода и других жизненно необходимых веществ. В разы повышается риск инфаркта, инсульта, развития заболеваний сердца.
Почки. Почки больного сахарным диабетом постепенно теряют способность выполнять свои функции, развивается хроническая недостаточность. Сначала появляется микроальбуминурия – выделение белка типа Альбумин с мочой, что опасно для состояния здоровья.
Кожа. Кровоснабжение этого органа у больного сахарным диабетом значительно уменьшается, что приводит к постоянному развитию трофических язв. Они могут стать источником инфекций или заражений.
«12817»]
Нервная система. Нервная система страдающих сахарным диабетом, подвергается значительным изменениям. О синдроме нечувствительности конечностей мы уже говорили. Кроме того, появляется постоянная слабость в конечностях. Часто больных сахарным диабетом мучают сильные хронические боли.
При сахарном диабете опасно не само заболевание, а возникающие осложнения. Часто осложнения – необратимые процессы, развитие которых можно предотвратить, если следовать простым правилам.
Предотвращение
Если осложнения, возникающие при диабете, выявлены на ранних стадиях развития, их легко контролировать медицинскимим препаратами. В жизни человека появляются незначительные изменения. Например, если у человека нефропатия, нужно принимать медикаменты, что бы предотвратить дальнейшее развитие заболевания.
Если лечить заболевание на ранних этапах развития и держать уровень сахара в норме, можно замедлить развитие осложнений и предотвратить развитие других осложнений.
Лечение
Лечение осложнений при диабете сконцентрировано на замедлении развития заболеваний, что можно сделать при помощи медикаментов, хирургического вмешательства или других способов лечения. Самое важное при диабете – контролировать уровень сахара в крови, держать кровяное давление в норме и не допускать повышения холестерина.