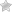Инфаркт миокарда и сахарный диабет: взаимосвязь, симптомы, лечение, профилактика
Насколько взаимосвязан инфаркт миокарда и сахарный диабет? Этот вопрос актуален для многих диабетиков. Оказывается, болезни сердечно-сосудистой системы являются тяжелейшим осложнением диабета и могут грозить летальным исходом. Поэтому необходима интенсивная терапия и строгое соблюдение предписаний лечащего врача.
Повышает ли сахарный диабет риск развития инфаркта миокарда?
Диабет бывает двух совершенно разных типов, имеющих сходство только в одном – превышение уровня глюкозы в крови. Если говорить о механизме развития, то в первом случае причиной может быть инфицирование, стресс, наследственность, во втором – чаще всего ожирение, гипертония, атеросклероз кровеносных сосудов. Все эти факторы напрямую связаны с работой сердца.
1 тип диабета и риск инфаркта
Первый тип характеризуется инсулиновой зависимостью, возникшей в раннем возрасте. Организм перестаёт вырабатывать гормон инсулин на фоне аутоиммунных изменений. В поджелудочной железе погибают клетки, секретирующие инсулин. Следовательно, вводить его нужно искусственно.
Если существует абсолютный дефицит гормона, жиры начинают расщепляться слишком активно, кровь переполняется жирными кислотами и триглицеридами. Так как в клетках отсутствует сахар, энергию начинают вырабатывать именно жиры, после чего происходит окислительная реакция и превышение нормы кетонов в кровяной жидкости.
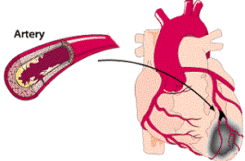
Далее следует нарушение кровообращения во всем организме. Это в первую очередь отображается на функциональности сердечной мышцы (миокарда). Так происходит инфаркт при 1 типе диабета.
2 тип диабета и риск инфаркта
Инсулин синтезируется нормально, а иногда даже с превышением дозировки, но особенность заключается в том, что клетки утрачивают чувствительность к гормону. Это и есть инсулинорезистентность, при которой глюкоза накапливается в крови, так как инсулин не может перерабатывать сахар.
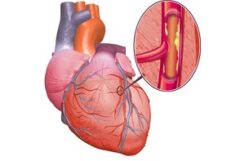
Такое явление приводит к разрушению стенок сосудов. В свою очередь высокая дозировка инсулина стимулирует выработку соматотропина, адреналина и кортизола (контринсулярные гормоны). Если диабетик злоупотребляет жирными и холестериновыми продуктами, образуются атеросклеротические бляшки, нарушается свертываемость крови, возникает тромбоз. Все эти факторы приводят к инфаркту миокарда при 2 типе сахарного диабета.
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение

«12817»]
Приступ особенно тяжело протекает при инсулиннезависимой форме сахарного диабета, так как завышенная концентрация инсулинового гормона способствует ускорению патологических процессов. По этой причине диабетики 2 типа чаще всего страдают от острого инфаркта.
Дополнительные факторы, повышающие риск инфаркта у диабетика
Основным фактором возникновения сердечного приступа при сахарном диабете является высокий уровень глюкозы: чем он выше, тем больше риск. Но есть и ряд других сопутствующих причин:
- отсутствие физической активности;
- лишний вес;
- постоянное переедание;
- табакокурение и употребление алкогольных напитков;
- частые стрессы;
- артериальная гипертония (повышение давления);
- атеросклероз;
- нарушенная вязкость крови;
- наследственная предрасположенность к заболеваниям сердечно-сосудистой системы;
- неправильное питание.
Особенности симптоматики инфаркта при диабете
При диабете ишемическое поражение сердечного органа протекает осложнёно и тяжело. Довольно часто возникает сердечная недостаточность, аневризма, аритмия или инфаркт проявляется в острой форме.
Чтобы своевременно выявить начало приступа, обращайте внимание на такие признаки:
- незначительный болевой синдром в загрудинной области;
- чувство сдавливания в сердце;
- внезапная слабость, ухудшение общего состояния;
- одышка;
- нарушение ритма сердцебиения;
- головокружение;
- иррадиирование (распространение) боли в область шеи, левой руки, нижней части челюсти, зубов.
«12817»]
Повышенный уровень глюкозы снижает болевую чувствительность, поэтому диабетик не ощущает так остро наступление инфаркта, как человек, не имеющий сахарного диабета. Чем дольше человек болеет основным заболеванием, тем меньше выражается симптоматика.
Если у диабетика возникает острая форма инфаркта, то дополнительно могут возникнуть и другие признаки:
- острая боль в области живота;
- сильнейшая аритмия;
- изменение температуры тела;
- обморок;
- паралич;
- резкое снижение артериального давления.

Из-за острой недостаточности кровоснабжения возникает отёк лёгких, кардиогенный шок, поражение почек и прочие опасные для жизни состояния.
Безболевая форма инфаркта у диабетиков
Скрытая (безболевая) форма инфаркта характеризуется отсутствием болевого порога во время приступа, что усугубляет положение больного, так как это приводит к серьезнейшим осложнениям и смерти. Но почему диабетикам присущ чаще всего безболевой инфаркт?
Оказывается, при сахарном диабете поражаются нервные волокна и мельчайшие капилляры внутри сердечной мышцы. Этому способствует нейропатия и микроангиопатия, что появляется из-за токсического воздействия на фоне превышенного сахара в крови. При такой дистрофии миокарда снижается болевая чувствительность. Поэтому диабетики должны особо тщательно следить за собственным здоровьем и периодически посещать кардиолога для полноценного обследования.
Диагностика
Чтобы выявить предрасположенность к инфаркту миокарда, определить его наличие и обнаружить осложнения, кардиолог проводит такие диагностические мероприятия:
- Сбор анамнеза – врач опрашивает пациента о существующих хронических заболеваниях, перенесённых патологиях, проявляющихся признаках. Дополнительно изучается фактор наследственной предрасположенности, образ жизни.
- Измерение артериального давления, прослушивание сердца.
- Анализ крови для общего и биохимического исследования – определяют уровень СОЭ, лейкоцитов и прочих веществ.
- Электрокардиограмма и эхокардиография, позволяющие изучить состояние миокарда.
- Рентгенография лёгких, магнитно-резонансная и компьютерная томография, ангиография, УЗИ и прочие исследования внутренних органов и систем. Данные методы позволяют выявить причину инфаркта и его осложнений.
Первая помощь и лечение
При инфарктном приступе важно оказать первую доврачебную помощи. Особенно это необходимо при сахарном диабете.
Что нужно делать:
- срочно вызвать бригаду скорой помощи;
- придать пострадавшему удобное положение на кровати;
- измерить артериальное давление;
- при низком давлении голова больного должна быть ниже уровня ног для поступления крови в головной мозг, при высоких показателях голова должна находиться выше уровня нижних конечностей;
- расстегнуть пуговицы, ослабить галстук;
- раскрыть окна;
- положить под язык Нитроглицерин;
- допустим приём валериановой настойки.
Лечебные мероприятия в стационаре:
- В первую очередь необходимо нормализовать уровень сахара, так как высокие показатели ещё больше осложняют состояние после инфаркта. При первом типе используется инсулинотерапия, которая назначается лечащим эндокринологом. Для снижения сахара при втором типе назначают препараты группы сульфанилмочевины, чаще всего Метформин, Диабетон. Могут применяться и другие средства, снижающие уровень сахара в крови: Сиафор, Авандия, Метаглип, Акарбоза. Если у диабетика после инфаркта развивается сердечная недостаточность, аритмия и прочие осложнения, целесообразно перевести его на инсулин.
- Для нормализации функциональности кровеносной системы назначают антикоагулянтные средства (разжижающие кровь): Аспирин, Гепарин, Клопидогрел.
- Обязательно нужно принимать противохолестериновые медикаменты, если присутствует атеросклероз (Ловастатин, Липонор, Розувастатин).
- При скачках артериального давления назначают соответствующие средства.
- Устранить последствия инфаркта стараются посредством препаратов, которые применяются при ишемической болезни сердца (инфаркт относится к этой группе). Это бета-адреноблокаторы (Конкор, Акридилол), нитраты (Изосорбид, Нитроглицерин), ингибиторы АПФ (Эналаприл, Каптоприл).

«12817»]
Препараты каждой группы назначает лечащий врач. Выбор зависит от многих факторов: типа сахарного диабета, особенностей организма, формы инфаркта миокарда, течения болезни.
— Разгрузит мастера, специалиста или компанию;
— Позволит гибко управлять расписанием и загрузкой;
— Разошлет оповещения о новых услугах или акциях;
— Позволит принять оплату на карту/кошелек/счет;
— Позволит записываться на групповые и персональные посещения;
— Поможет получить от клиента отзывы о визите к вам;
— Включает в себя сервис чаевых.
Для новых пользователей первый месяц бесплатно. Зарегистрироваться в сервисе
Диета после инфаркта
Основные рекомендации:
- В первую неделю после приступа исключается соль. Разрешено кушать только отварные блюда из овощей, мяса, творога. Можно каши, кроме риса. Все продукты подвергают измельчению, в результате чего должны получаться пюре и супы-пюре, котлеты, тефтели. Все блюда готовят на пару либо отваривают. Рекомендовано пить кисломолочные изделия.
- После 2 недель рацион питания расширяют. Разрешают запекать творог, готовить мясо и рыбу, добавлять немного соли.
- После восстановления больной переходит на привычную диету для диабетиков.
- В постинфарктный период назначают стол №9: исключаются быстрые углеводы, жиры животного происхождения.
- Пищу обогащают калием и магнием.
- Хлебная продукция должна быть вчерашней.
- Жидкости в день нужно выпивать не больше полутора литров.
- Для улучшения вкуса пресных блюд рекомендовано добавлять лимонный сок.
- Принимать пищу придётся каждые 2 часа, то есть суточная норма разделяется минимум на пять раз.
- Порции нужно делать одинаковыми для каждого приёма пищи.
- Запрещено голодать и переедать.
- Важно потреблять свежие фрукты и овощи.
Рекомендованные овощи и фрукты:
- овощи: спаржа, капуста разных сортов, брокколи, огурцы, помидоры, шпинат;
- фрукты: апельсины, лимоны, киви, груши, яблоки, вишни, абрикосы, персики, черника, сухофрукты.
Запрещённые продукты и блюда:
- жирный и соленый сыр, свежий хлеб и сдобная выпечка;
- макароны, рис;
- мясо и рыба жирных сортов;
- жирный домашний творог, кефир, молоко;
- наваристые супы;
- масло сливочное, жир животного происхождения, сало;
- копчёности, колбасы с салом;
- консервы и маринады;
- грибы;
- субпродукты;
- кофе, крепкий чай;
- газированная вода, сладкие напитки;
- шоколад, сладости;
- острые специи, перец, чеснок;
- сок винограда и помидор;
- солёные, острые и жареные блюда;
- бобы, редис, лук;
- сахар в больших количествах;
- свежий хлеб, сладости и сдобная выпечка.

Профилактика
Так как при сахарном диабете человек подвергается большому риску возникновения приступа, необходимо придерживаться профилактических правил:
- Постоянно контролировать уровень сахара и холестерина в крови. Это можно делать в домашних условиях посредством специальных приспособлений.
- Обязательно регулярно посещать эндокринолога и сдавать анализы крови для биохимического исследования. Исходя из уровня содержания некоторых веществ, врач может выявить те или иные отклонения в работе сердечно-сосудистой системы.
- Придерживаться диетического питания для диабетиков и строго соблюдать предписания эндокринолога и диетолога.
- Измерять артериальное давление ежедневно.
- Избавиться от вредных привычек.
- Больше двигаться и дышать свежим воздухом. Активность – лучшее профилактическое средство против застойных явлений в организме.
Одновременное присутствие инфаркта миокарда и сахарного диабета значительно усложняет процесс лечения. Следует своевременно обращать внимание на любые признаки сердечно-сосудистых заболеваний и в случае их диагностирования проходить необходимое лечение. Только это позволит предупредить возникновение приступа.