Атеросклероз и внутренние болезни: развитие заболевания и поражение организма
Зачастую сразу диагностируются атеросклероз и внутренние болезни, связанные с сердечно-сосудистой системой.
Данное явление объясняется тем, что нарушение липидного и белкового обмена нередко является следствием либо первопричиной какого-либо сердечно-сосудистого заболевания.
Поэтому важную роль играет ранняя диагностика атеросклероза – достаточно сложный процесс, т.к. патология на первых порах практически никак себя не проявляет.
Этапы развития и причины атеросклероза
При атеросклерозе происходит накопление холестерина и фракций липидов на средней и внутренней сосудистой оболочке, в результате чего на артериях среднего и крупного калибра откладываются соли кальция и разрастается соединительная ткань.
Первые симптомы атеросклероза появляются при закупоривании артерии более чем наполовину.
Признаки заболевания зависят от области пораженных сосудов.
Принято разделять три стадии развития патологии.
Первая — развитие жировых полосок – ранее проявление заболевания. Оно возникает в результате накопления макрофагов и гладкомышечных клеток, в свою очередь накапливающих липиды. С течением времени развивается жировая полоска, однако ее наличие не всегда означает, что человек болен атеросклерозом. Даже у грудничков наблюдаются жировые пятна в сосудах диаметром 1-2 мм.
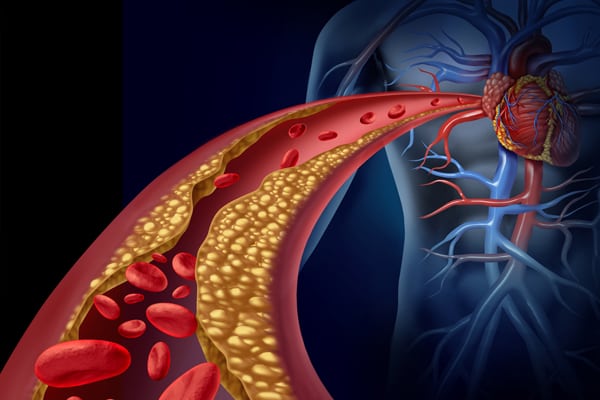 Вторая — разрастание фиброзной бляшки, располагающейся во внутренней оболочке сосуда. Она состоит из эфиров и кристаллов холестерола, представляющего собой мягкое ядро, и фракций липидов – плотной капсулы. Разрастание фиброзных бляшек вызывает сужение просвета артерии. Холестерин поступает из крови, накапливаясь на стенках сосуда.
Вторая — разрастание фиброзной бляшки, располагающейся во внутренней оболочке сосуда. Она состоит из эфиров и кристаллов холестерола, представляющего собой мягкое ядро, и фракций липидов – плотной капсулы. Разрастание фиброзных бляшек вызывает сужение просвета артерии. Холестерин поступает из крови, накапливаясь на стенках сосуда.
Третья — наличие комплексных нарушений – заключающий этап развития атеросклероза. Появляется при уменьшении толщины капсулы фиброзного отложения меньше 65 мкм, а также возникновения микротрещин и язв на ее поверхности. Это влечет за собой прикрепление к капсуле тромбоцитов, что вызывает тромбоз, инсульт, инфаркт и прочие патологии, связанные с нарушением кровообращения либо его полным прекращением в пораженной артерии.
Формирование атероматозных отложений считается естественным процессом, однако существует ряд факторов, которые могут замедлять его или ускорять.
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение
Патанатомия включает такие причины:
- Пол и возраст. Данная болезнь развивается у мужчин в 3-4 раза чаще, чем у женщин. Причем первые признаки у представителей мужского пола появляются в возрасте 45 лет, а женского пола – начиная с 55 лет.
- Генетика. Включает в себя такие факторы, как активность иммунной системы, наличие наследственной дислипопротеидемии и гормональный фон.
- Вредные привычки. Самым опасным для сердечно-сосудистой системы является курение, т.к. в каждой сигарете содержится большое количество никотина и вредных смол. С алкоголем тоже нельзя перебарщивать, хотя 100 г красного сухого вина за обедом – это отличная профилактика повышенного давления.
Помимо этого причиной патологических изменений может являться наличие избыточного веса.
«12817»]
Ожирение вызывает множество заболеваний – атеросклероз, сахарный диабет и пр., потому нужно корректировать массу тела.
Основные виды атеросклероза
Существует несколько основных типов заболевания.
Наиболее распространенной является классификация атеросклероза в зависимости от локализации поражения атероматозными бляшками сосудов.
Формы заболевания проявляются как самостоятельно, так и системно.
Различают следующие виды атеросклероза:
- Атеросклероз коронарных сосудов, проявляющийся чаще всего сердечной болью. Из-за поражения артерий сердца нарушается приток кислорода к миокарду. В итоге прогрессирование патологии приводит к стенокардии, инфаркту, ИБС и даже внезапной сердечной смерти.
- Аортальная форма – поражение самой крупной артерии в организме – аорты. Развитие холестериновых бляшек сказывается на работе всех органов и систем.
- Атеросклероз почечных сосудов. Среди симптомов заболевания следует выделить боли при мочеиспускании, присутствие крови в урине, приступы рвоты и тошноты. Развитие болезни влечет за собой тяжелую гипертоническую болезнь и почечную недостаточность.
- Атеросклероз церебральных сосудов. Головной мозг – одно из главных звеньев центральной нервной системы, поэтому кислородное голодание данного органа приводит к тяжелым последствиям, например, инсульту или транзиторным ишемическим атакам.
- Облитерирующий атеросклероз нижних и верхних конечностей. Вначале заметны такие признаки, как утрата волосяного покрова на ногах и руках, покраснение пальцев, ощущение боли, мраморный цвет конечностей и пр. Самым опасным проявлением такой формы атеросклероза является перемежающая хромота и омертвение тканей конечностей (гангрена).
- Атероматозное поражение брыжеечных артерий, питающих кишечник. Главными проявлениями заболевания являются приступы брюшной жабы – коликоподобные боли в животе. Опасность несет тромбоз ветвей сосудов с некрозом стенки кишки и брыжейки.
Независимо от вида патологии могут появляться внешние симптомы атероматозного поражения сосудов:
- ксантомы – формирования, напоминающие «бугорки», которые располагаются в области суставов и сухожилий;
- сенильная дуга – появление желтоватых полосок по краю роговицы.
«12817»]
Помимо этого могут появляться ксантелазмы – образование желтоватых пятен на кожном покрове, часто имеющих бугристый характер, в результате отложения холестерола и триглицеридов.
Типы гиперлипидемий по Фредриксону
Гиперлипидемия – это патологическое превышение нормального уровня липидов и липопротеидов в плазме крови.
Данное заболевание является главным фактором развития сердечно-сосудистых заболеваний, включая атеросклероз.
| Тип и относительная частота | Показатели | Липид, который вызывает гиперлипидемию | Первичная гиперлипидемия | Вторичная гиперлипидемия |
| І (1%) | Дефицит липопротеин липазы (ЛПЛазы), гиперхиломикронемия | В основном триглицериды | Генетическая недостаточность ЛПЛазы | Развитие панкреатита, системной красной волчанки (СКВ), сахарного диабета |
| ІІа (10%) | Высокий уровень ЛПНП | Холестерол | Семейная гиперхолестеринемия | Возникновение нефроза, гипотиреоза, острой порфирии, идиопатической гиперкальциемии |
| ІІb (40%) | Высокая концентрация ЛПНП и ЛПОНП | Холестерол и триглицериды | Семейная гиперхолестеринемия и гиперлипидемия | Развитие диабета, нефротического синдрома |
| III (1%) | Высокое содержание ЛППП | Холестерол и триглицериды | Семейная дисбеталипопротеинемия | Возникновение гипотиреоза, дисглобулинемии, сахарного диабета |
| IV (45%) | Повышенная концентрация ЛПОНП | Триглицериды | Семейная гипертриглицеридемия, а также комбинированная и семейная гиперлипидемия | Появление СКВ, почечной недостаточности, сахарного диабета, нефротического синдрома, гликогенозы |
| V (5%) | Высокий уровень ЛПОНП и хиломикронов | В основном холестерол и триглицериды | Семейная гипертриглицеридемия, комбинировання и семейная гиперлипидемия | Развитие диабета, гликогеноза, нефротического синдрома, гипотиреоза, дисглобулинемии |
Гиперхолестеринемия – сопутствующие заболевания
 Гиперхолестеринемия в определенном смысле представляет собой синдром, который не является заболеванием. Скорее это предусловие для развития некоторых патологий.
Гиперхолестеринемия в определенном смысле представляет собой синдром, который не является заболеванием. Скорее это предусловие для развития некоторых патологий.
Гиперхолестеринемия характеризуется повышенным содержанием холестерола в плазме крови. Выделяют первичную и вторичную форму данного синдрома.
Первичная гиперхолестеринемия делится на несколько видов:
- Семейная. В основе ее развития лежит сбой в функционировании рецепторов ЛПНП. Причем гомозиготы наблюдаются с частотой 1 на 1 миллион. У пациентов концентрация холестерола варьируется от 15 до 31 ммоль/л. В большинстве случаев ИБС развивается до 20-летнего возраста.
- Полигенная. Проявляется как следствие неправильных пищевых привычек или ожирения на фоне наследственной склонности. Концентрация холестерола в плазме крови колеблется от 6 до 8 ммоль/л. У больных ИБС возникает раньше 60 лет.
- Семейная комбинированная. Этот подвид развивается только у 1-2% человечества.
Вторичная гиперхолестеринемия – синдром, возникающий при почечных патологиях, сахарном диабете (І и ІІ тип), гипотиреозе, панкреатите, печеночных заболеваниях, ожирении и болезнях желчевыводящих путей.
«12817»]
Данная форма возникает гораздо чаще, чем первая.
Лечение и профилактика заболевания
 Атеросклероз невозможно полностью излечить, однако остановить процесс отложения холестериновых бляшек при своевременном диагностировании и лечении возможно.
Атеросклероз невозможно полностью излечить, однако остановить процесс отложения холестериновых бляшек при своевременном диагностировании и лечении возможно.
К диагностическим мероприятиям при подозрении на атеросклероз относят сбор анамнеза, первичный осмотр пациента, лабораторные и инструментальные методы исследования. Среди основных лабораторных анализов выделяют общий холестерин и коэффициент атерогенности. Инструментальные методы диагностики включают ангиографию, коронографию, аортографию, УЗДГ почечных артерий, резовазографию и ультразвуковое исследование.
Медикаментозная терапия в 80% случаев помогает устранить симптомы заболевания и предупредить тяжелые последствия. Врач назначает следующие препараты:
— Разгрузит мастера, специалиста или компанию;
— Позволит гибко управлять расписанием и загрузкой;
— Разошлет оповещения о новых услугах или акциях;
— Позволит принять оплату на карту/кошелек/счет;
— Позволит записываться на групповые и персональные посещения;
— Поможет получить от клиента отзывы о визите к вам;
— Включает в себя сервис чаевых.
Для новых пользователей первый месяц бесплатно. Зарегистрироваться в сервисе
- Статины – самые популярные лекарства при лечении атеросклероза. Их действие направлено на снижение функции печени по продуцированию холестерола. Примерами таких препаратов являются Розувастатин и Аторвастатин.
- ЖК-секвестранты, угнетающие синтез желчных кислот в печени. Эффективными средствами являются Колесевелам и Колестирамин. В результате применения ЖК-секвестрантов расходование холестерола увеличивается для обеспечения нормального процесса пищеварения.
- Фибраты – лекарственные препараты, разрушающие триглицериды, тем самым происходит стабилизация обмена липидов. В аптеке можно приобрести, например, Трикор или Атромид.
- Никотиновая кислота – лекарство, играющее важную роль при терапии атеросклероза. Производит спазмолитический и сосудорасширяющий эффект, но уровень холестерола не снижает. Препараты, в составе которых присутствует никотиновая кислота, противопоказаны при сахарном диабете, болезнях желчного пузыря и печени.
В запущенных случаях назначается оперативное вмешательство. К малоинвазивным методам относят ангиопластику, а к высокоинвазивным – сосудистое протезирование и шунтирование.
Для лечения и профилактики атеросклероза нужно соблюдать специальное питание. Лучше всего соблюдать низкоуглеводную диету при повышенном холестерине. Она исключает потребление таких продуктов:
- жирные мясные и рыбные блюда;
- шоколад, сдоба, выпечка и белый хлеб;
- соленья, маринованные и копченые блюда;
- жирная молочнокислая продукция;
- полуфабрикаты, фаст-фуд, транс-жиры;
- крепкий кофе и черный чай, газировки.
Вместо этого рацион обогащают нежирными сортами мяса и рыбы, зеленью, овощами и фруктами, нежирными молочнокислыми продуктами, черным хлебом и различными крупами.
О воздействии атеросклероза на внутренние органы рассказано в видео в этой статье.